01
Konservative Therapie
"Konservative Therapie" bedeutet, dass eine medizinische Behandlung ohne chirurgischen Eingriff durchgeführt wird. Das Ziel ist es, Symptome zu lindern und die Heilung des Körpers zu fördern, ohne dass dabei operiert werden muss. Dies kann zum Beispiel durch die Verwendung von Medikamenten, Physiotherapie, physikalischer Therapie oder anderen nicht-chirurgischen Verfahren erreicht werden. Eine konservative Therapie wird oft als erste Behandlungsoption empfohlen, bevor man sich für einen chirurgischen Eingriff entscheidet.
Hier finden Sie meine Therapiemöglichkeiten vor Ort:
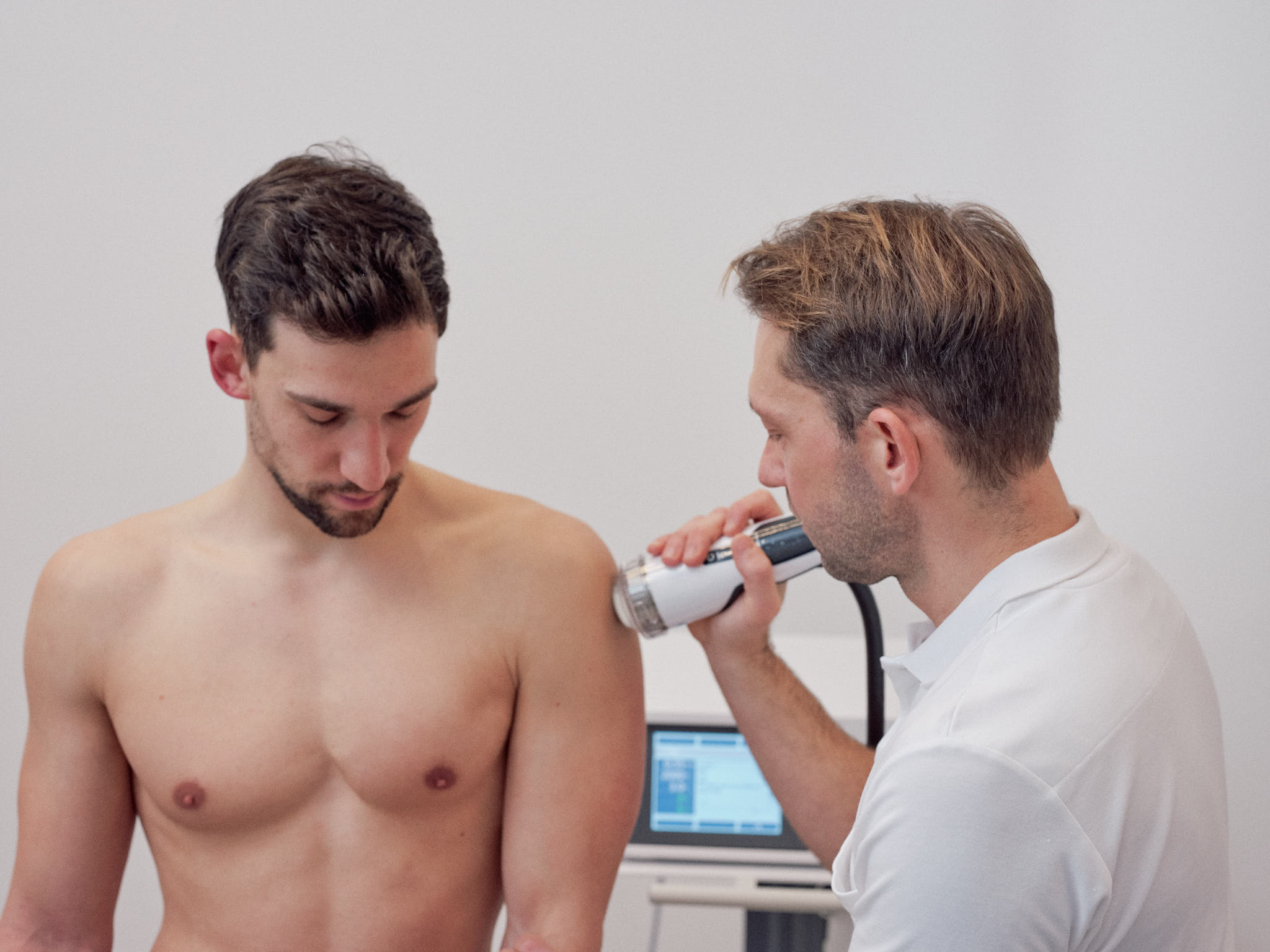
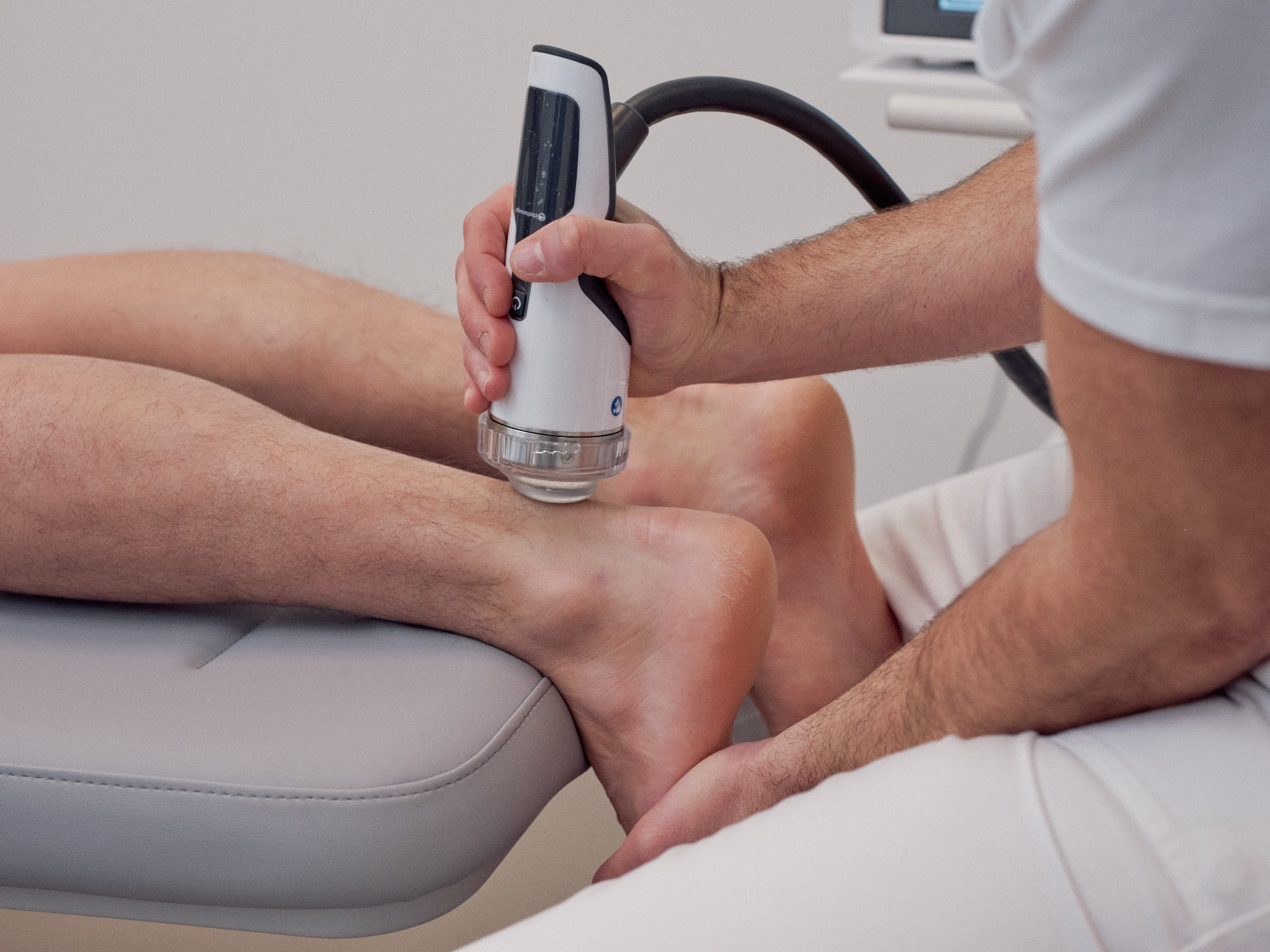
Die Stoßwellentherapie ist eine medizinische Behandlungsmethode, die akustische Wellen zur Stimulation von Heilungsprozessen im Körper verwendet.
Die Stoßwellentherapie wird am häufigsten zur Behandlung von Muskel- und Gelenkschmerzen eingesetzt, einschließlich chronischer Schmerzen im unteren Rücken, Tennisellenbogen, Golferellbogen, platnerer oder dorsaler Fersensporn, Arthosen, Sehen und Sehnenscheidenentzündungen, Achillessehenerkrankungen.
Die Therapie besteht aus der Anwendung von Stoßwellen auf das betroffene Gewebe, die die Durchblutung erhöhen und die Freisetzung von Wachstumsfaktoren und anderen Proteinen stimulieren, die zur Heilung des Gewebes beitragen.
Die Stoßwellentherapie hat mehrere Vorteile gegenüber anderen Behandlungsmethoden. Sie ist nicht-invasiv und erfordert keine Medikamente oder Operationen. Die Behandlung ist auch in der Regel schmerzfrei bzw. mit aushaltbaren Schmerzen verbunden und hat nur wenige oder keine Nebenwirkungen.
Insgesamt kann die Stoßwellentherapie eine effektive Behandlungsoption für bestimmte Erkrankungen sein, und Sie sollten sich mit einem qualifizierten Arzt oder Ärztin bzw. Therapeuten oder Therapeutin beraten, um festzustellen, ob die Behandlung für Sie geeignet ist.
In meiner Ordination steht Ihnen ein neues Gerät der Firma Chattanooga zur Verfügung.
Die Krankenkassen übernehmen mittlerweile für einige Krankheitsbilder einen Teil der Behandlungskosten.
Eine Therapieserie mit 3-5 Anwendungen führt in der Regel zu sehr guten Therapieerfolgen.
Was ist die ACP-Therapie?
Die ACP-Therapie ist eine Behandlung mit körpereigenem Blutplasma, die bei Gelenkbeschwerden (z. B. Arthrose) eingesetzt wird. ACP steht für „Autologes Conditioniertes Plasma“ – das heißt: Das Medikament kommt aus dem eigenen Blut.
Wie läuft die Behandlung ab?
Blutentnahme
Es wird eine kleine Menge Blut aus der Armvene entnommen – ähnlich wie bei einer normalen Blutabnahme.Aufbereitung
Das Blut wird in einer speziellen Zentrifuge aufbereitet. Dabei trennt sich das Blutplasma mit vielen heilungsfördernden Bestandteilen von den anderen Blutbestandteilen.Injektion ins Gelenk
Dieses aufbereitete Plasma wird anschließend direkt in das betroffene Gelenk gespritzt.
Wie wirkt ACP?
Das Plasma enthält viele Wachstumsfaktoren und entzündungshemmende Stoffe. Diese können:
Entzündungen im Gelenk reduzieren
Schmerzen lindern
Die Regeneration von Knorpel und Gewebe unterstützen
Die Beweglichkeit verbessern
Da das Plasma aus dem eigenen Körper stammt, ist die Behandlung in der Regel gut verträglich.
Für wen ist die ACP-Therapie geeignet?
Sie wird häufig eingesetzt bei:
Arthrose (z. B. Knie, Hüfte, Schulter)
Gelenkverschleiß
Sehnen- und Bandreizungen
Ob die Therapie sinnvoll ist, entscheidet die Ärztin oder der Arzt individuell.
Wie viele Behandlungen sind nötig?
Meist werden 3 Injektionen im Abstand von einigen Wochen empfohlen. Die Wirkung kann sich schrittweise entwickeln.
Gibt es Risiken?
Da nur körpereigene Stoffe verwendet werden, sind Nebenwirkungen selten.
Kurzzeitig können auftreten:
leichte Schmerzen
Schwellung oder Druckgefühl im Gelenk
Eine Knorpelaufbaukur ist eine medizinische Behandlungsmethode, die darauf abzielt, geschädigten oder degenerierten Knorpel im Körper zu reparieren oder zu regenerieren. Knorpel ist ein Gewebe im Körper, das als Puffer und Stoßdämpfer zwischen den Knochen und Gelenken fungiert. Es kann durch Verletzungen oder Alterung abgebaut werden, was zu Schmerzen und Steifheit in den Gelenken führen kann.
Hyaluronsäure-Injektionen werden direkt in das Gelenk injiziert, um den Knorpel zu ernähren ihn schmieren und den Schmerz zu lindern.
Es ist wichtig zu beachten, dass die Knorpelaufbaukur von Fall zu Fall unterschiedlich sein kann und von einem qualifizierten Arzt oder Ärztin bzw. Therapeuten oder Therapeutin individuell angepasst werden sollte. Auch ist es wichtig zu beachten, dass es keine Heilung für den Knorpelabbau gibt, aber durch eine gezielte Therapie eine Linderung der Schmerzen erreicht werden kann und der Fortschritt des Knorpelabbaus verlangsamt werden kann!
Ich kann Ihnen verschiedene Knorpelaufbauprodukte anbieten. Diese umfassen Knorpelaufserien sowie auch einmalige Infiltrationen.
Grundsätzlich keine eine Knorpelaufbauserie 2 Mal jährlich durchgeführt werden.
Infiltrationen sind möglich bei Arthrosen des:
Kniegelenks
Hüftgelenks
Schultergelenkes und Schultereckgelenkes
Daumensattelgelenk
Großzehengrundgelenk
Auch Infiltrationen der Achillessehne bei Achillodynien können zum Erfolg führen.
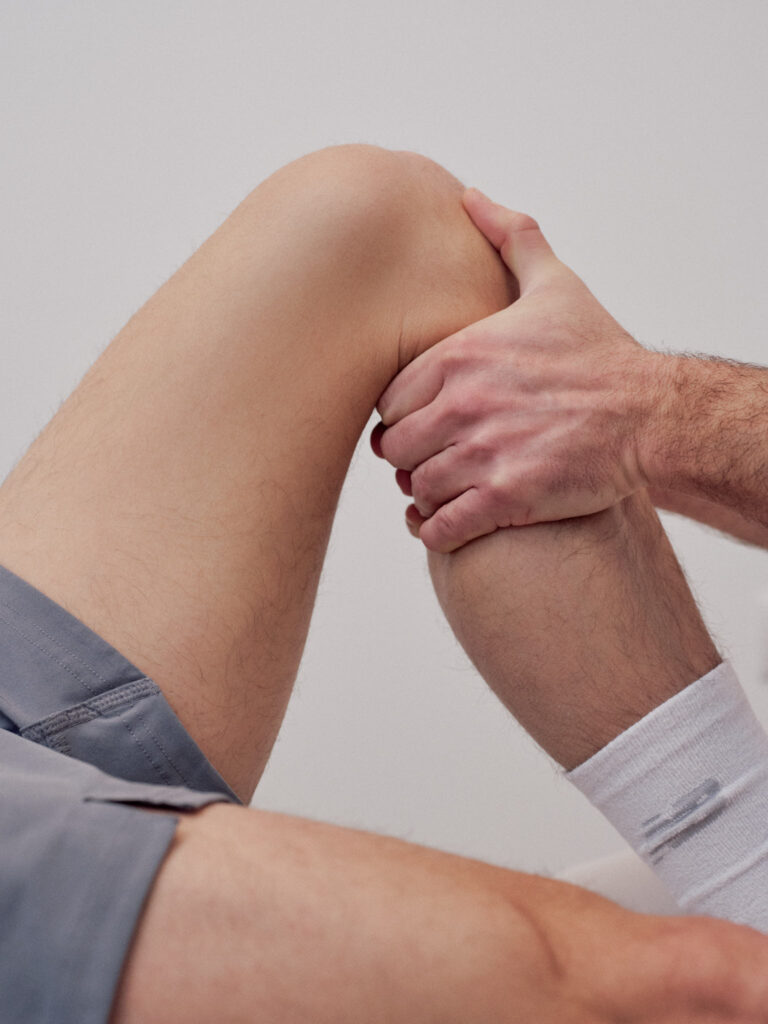
Die manuelle Medizin ist ein Bereich der Medizin, der sich auf die Diagnose und Behandlung von Funktionsstörungen des Bewegungsapparates spezialisiert hat. Sie umfasst Techniken, die durch manuelle Handgriffe ausgeführt werden, um Störungen im Bewegungsapparat zu behandeln.
Die manuelle Medizin wird in der Regel von Fachärzt:innen für Physikalische und Rehabilitative Medizin oder Orthopäd:innen durchgeführt. Die Anwendung der manuellen Medizin basiert auf einer genauen Untersuchung und Diagnosestellung, um Funktionsstörungen des Bewegungsapparates zu identifizieren.
Die manuelle Medizin setzt sich aus verschiedenen Techniken zusammen, wie z.B. Mobilisation der Gelenke, Manipulation, Muskel- und Faszienbehandlungen sowie Triggerpunkttherapie. Ziel dieser Techniken ist es, eine verbesserte Beweglichkeit, Linderung von Schmerzen, eine verbesserte Durchblutung sowie eine generelle Verbesserung der körperlichen Funktionen zu erreichen.
Die manuelle Medizin kann bei verschiedenen Erkrankungen des Bewegungsapparates eingesetzt werden, wie z.B. bei Rücken-, Schulter- und Nackenschmerzen, Kopfschmerzen, Muskelverspannungen oder Gelenkblockaden. Die Behandlung ist sehr individuell auf den Patienten abgestimmt und richtet sich nach der Art und Schwere der Beschwerden.
Es ist jedoch wichtig zu beachten, dass die manuelle Medizin nicht für jede:n Patient:in geeignet ist und in einigen Fällen, wie z.B. bei Entzündungen, Tumoren oder Frakturen, kontraindiziert sein kann. Vor der Behandlung wird der Arzt oder die Ärztin eine genaue Anamnese und Untersuchung durchführen, um zu entscheiden, ob die manuelle Medizin geeignet ist.
Insgesamt ist die manuelle Medizin eine wirksame und erfolgreiche Behandlungsmethode bei vielen Erkrankungen des Bewegungsapparates. Sie kann dazu beitragen, Schmerzen zu lindern, die Beweglichkeit zu verbessern und die Funktion des Körpers wiederherzustellen.
Ich befinde mich derzeit in der Ausbildung zum Zusatzdiplom manuelle Medizin und werde dieses mit Herbst 2023 abschliessen.
Die Infiltrationstherapie ist eine medizinische Behandlungsmethode, bei der ein Medikament direkt in das betroffene Gewebe injiziert wird, um Schmerzen und Entzündungen zu lindern. Die Injektion kann entweder direkt in das Gelenk, die Sehne, die Muskulatur oder das umliegende Gewebe erfolgen.
Die Infiltrationstherapie wird in der Regel bei Schmerzen und Entzündungen im Bewegungsapparat, wie z.B. bei Gelenkentzündungen, Arthrose, Muskelverspannungen oder Sehnenscheidenentzündungen, eingesetzt. Die Therapie kann auch bei chronischen Schmerzen eingesetzt werden, um eine dauerhafte Linderung der Beschwerden zu erreichen.
Das eingesetzte Medikament kann je nach Art der Erkrankung unterschiedlich sein. In der Regel handelt es sich dabei um Schmerz- und Entzündungshemmer wie Kortison, lokal wirkende Betäubungsmittel oder Hyaluronsäure.
Die Infiltrationstherapie wird von einem Arzt bzw. Ärztin durchgeführt und erfordert eine genaue Untersuchung und Diagnosestellung, um das betroffene Gewebe zu identifizieren und die geeignete Injektionstechnik und das passende Medikament auszuwählen. Die Injektion erfolgt unter aseptischen Bedingungen, um das Risiko von Infektionen zu minimieren.
Die Infiltrationstherapie kann in der Regel ambulant durchgeführt werden und erfordert keine stationäre Behandlung. Die Behandlung ist in der Regel gut verträglich, kann jedoch in seltenen Fällen zu Nebenwirkungen wie Schmerzen, Blutungen oder Infektionen führen.
Insgesamt ist die Infiltrationstherapie eine wirksame und erfolgreiche Behandlungsmethode bei vielen Erkrankungen des Bewegungsapparates. Sie kann dazu beitragen, Schmerzen zu lindern und Entzündungen zu reduzieren, um die Beweglichkeit und Funktionsfähigkeit des betroffenen Gewebes zu verbessern.
Osteoporose ist eine chronische Knochenkrankheit, bei der die Knochenmasse und -dichte im Körper abnimmt, was zu einem erhöhten Risiko für Knochenbrüche führt. Das Wort Osteoporose stammt aus dem Griechischen und bedeutet „poröse Knochen“.
Normalerweise wird Knochenmasse aufgebaut, wenn man jung ist, und erreicht um das 30. Lebensjahr herum einen Höhepunkt. Danach beginnt die Knochenmasse im Körper langsam abzunehmen. Bei Menschen mit Osteoporose geschieht dieser Prozess schneller und die Knochen werden dünner, schwächer und poröser, was sie anfälliger für Brüche macht.
Osteoporose ist eine häufige Erkrankung, die vor allem ältere Frauen betrifft. Es gibt jedoch auch andere Faktoren, die das Risiko für Osteoporose erhöhen können, wie z.B. eine familiäre Veranlagung, Mangel an Vitamin D und Calcium, inaktivitätsbedingter Muskelschwund oder Rauchen.
Auch Männer können betroffen sein!
Die Symptome von Osteoporose sind in der Regel nicht sofort erkennbar, da die Knochen allmählich an Stabilität verlieren. Häufig wird Osteoporose erst diagnostiziert, wenn es zu einem Knochenbruch kommt, der durch eine geringe Kraftaufwendung entstanden ist, wie z.B. ein Bruch des Handgelenks, der Wirbel oder des Oberschenkelknochens.
Zur Diagnose von Osteoporose kann eine Knochendichtemessung durchgeführt werden, bei der die Knochenmasse und -dichte gemessen werden. Es gibt verschiedene Möglichkeiten, Osteoporose zu behandeln, darunter körperliche Aktivität, eine ausgewogene Ernährung mit ausreichender Zufuhr von Calcium und Vitamin D, sowie Medikamente wie Bisphosphonate oder Hormontherapie.
Osteoporose kann nicht geheilt werden, aber eine frühzeitige Diagnose und Behandlung kann dazu beitragen, das Fortschreiten der Krankheit zu verlangsamen und das Risiko von Knochenbrüchen zu reduzieren. Es ist wichtig, regelmäßige Knochendichtemessungen durchzuführen und einen gesunden Lebensstil zu pflegen, um das Risiko von Osteoporose zu minimieren.
Nach der Diagnosenstellung einer Osteoporose lasse ich ihnen gerne eine adäquate Therapie zukommen und begleite sie mit regelmässige Kontrollen und ev. erforderlichen Therapieanpassungen durch ihre Erkrankung.
Eine CT-gezielte Infiltration ist ein minimalinvasives Verfahren, das zur Linderung von Schmerzen oder Entzündungen eingesetzt wird. Es wird normalerweise unter der Kontrolle von CT-Scans durchgeführt.
Während der Prozedur wird eine Nadel durch die Haut und in das Gewebe unter der Haut eingeführt, um das betroffene Gebiet zu erreichen. Der Einstichpunkt wird zuvor mit einem lokalen Betäubungsmittel betäubt, um Schmerzen während des Eingriffs zu minimieren.
Die CT-Scans helfen dem Arzt bzw. der Ärztin, das Zielgebiet genau zu lokalisieren, um sicherzustellen, dass die Nadel genau an der richtigen Stelle platziert wird. Sobald die Nadel an der richtigen Stelle ist, wird eine Kombination aus einem Betäubungsmittel und einem entzündungshemmenden Medikament in das betroffene Gebiet injiziert. Diese Injektion kann helfen, Schmerzen zu lindern und Entzündungen zu reduzieren.
Die CT-gezielte Infiltration wird oft zur Behandlung von Schmerzen im Rücken, in den Gelenken oder in den Muskeln eingesetzt. Es kann auch bei der Behandlung von Verletzungen oder postoperativen Schmerzen hilfreich sein. Der Eingriff dauert in der Regel nur wenige Minuten und der Patient kann danach in der Regel nach Hause gehen. In einigen Fällen kann eine leichte Schwellung oder Schmerzen an der Einstichstelle auftreten, die in der Regel jedoch innerhalb weniger Tage abklingen.
Die klassische Indikation zur CT-gezielten Infiltration stellen der Bandscheibenvorfall sowie die Facettengelenksarthrose dar.
Eine CT-gezielte Infiltration kann ich Ihnen in Rahmen eines kurzen stationären Aufenthaltes im Herz-Jesu-KH anbieten. Die genaue Abklärung im Vorfeld mittels klinischer Untersuchung und Bildgebung erfolgt bei mir in der Ordination.
Schuheinlagen sind orthopädische Hilfsmittel, die in Schuhen getragen werden, um verschiedene Fußprobleme zu behandeln oder zu verhindern. Sie können aus verschiedenen Materialien hergestellt werden, wie beispielsweise weichem Schaumstoff, Gel, Kunststoff oder Leder, und sind in verschiedenen Größen und Formen erhältlich, um den individuellen Bedürfnissen des Trägers gerecht zu werden.
Schuheinlagen können bei verschiedenen Fußproblemen helfen, wie beispielsweise bei Plattfüßen, Hohlfüßen, Fersensporn, Plantarfasziitis, Achillessehnenentzündung oder Schmerzen im Fußballen oder den Zehen. Sie können auch bei der Behandlung von Knöchel- oder Knieproblemen hilfreich sein, die durch eine Fehlstellung des Fußes verursacht werden.
Das Tragen von Schuheinlagen kann dazu beitragen, den Druck auf bestimmte Bereiche des Fußes zu reduzieren, die Unterstützung des Fußgewölbes zu verbessern, die Stoßdämpfung zu erhöhen und das Gleichgewicht und die Stabilität des Trägers zu verbessern. In einigen Fällen kann es jedoch einige Zeit dauern, bis sich der Träger an die Schuheinlagen gewöhnt hat und sie bequem tragen kann
Nach klinischer Untersuchung erhalten sie eine entsprechende Verordnung von mir, mit der sie sich bei einem Bandagisten ihrer Wahl die entsprechende Schuheinlage anfertigen lassen können.
Orthopädische Schuhe sind speziell angefertigte Schuhe, die zur Linderung oder Vorbeugung von Fußproblemen wie Fehlstellungen, Arthritis, Diabetes oder neuropathischen Schmerzen eingesetzt werden. Diese Schuhe werden von Orthopädietechniker:innen und Schuhmacher:innen entworfen und hergestellt und können individuell auf die Bedürfnisse des Trägers bzw. der Trägerin abgestimmt werden.
Orthopädische Schuhe sind so gestaltet, dass sie eine bessere Passform und Unterstützung bieten als herkömmliche Schuhe. Sie können eine breitere Passform, höhere Zehenboxen, gepolsterte Innensohlen und Absätze, sowie spezielle Einlagen oder Orthesen enthalten, um spezifische Fußprobleme zu behandeln oder zu verhindern.
Diese Schuhe können auch mit anderen Funktionen ausgestattet sein, wie beispielsweise Klettverschlüssen, um das An- und Ausziehen zu erleichtern, oder rutschfesten Sohlen, um das Sturzrisiko zu reduzieren. In einigen Fällen können orthopädische Schuhe auch mit speziellen Schalen, Riemchen oder Gurten ausgestattet werden, um die Stabilität des Fußes und des Knöchels zu erhöhen.
Die Verwendung von orthopädischen Schuhen kann dazu beitragen, Schmerzen und Beschwerden im Zusammenhang mit Fußproblemen zu lindern oder zu reduzieren, sowie das Fortschreiten von Fußdeformitäten oder -verletzungen zu verhindern. Der Träger bzw. die Trägerin kann jedoch einige Zeit benötigen, um sich an die neuen Schuhe zu gewöhnen, und möglicherweise eine Anpassungsphase durchlaufen, um die bestmögliche Passform und Unterstützung zu erreichen